Liên hệ tuyển sinh
Clinical Methods, 3rd edition The History, Physical, and Laboratory Examinations
Earl W. Campbell, JR and Christopher K. Lynn.
Chương 4: Thăm khám lâm sàng
Định nghĩa:
Khám lâm sàng là quá trình đánh giá các phát hiện về bản chất cơ thể khách quan thông qua việc nhìn, sờ, gõ và nghe. Thông tin thu được cần được tích hợp cẩn thận với bệnh sử và cơ chế bệnh lý của bệnh nhân. Hơn nữa, đây là tình huống mà cả bệnh nhân và bác sĩ đều hiểu rằng tương tác này nhằm mục đích chẩn đoán và điều trị. Việc khám cơ bản, khi thực hiện cẩn thận, nên cung cấp khoảng 20% thông tin cần thiết cho việc chẩn đoán và điều trị bệnh nhân.
Tình huống
Hầu như luôn có một phần bệnh sử của bệnh nhân có sẵn vào thời điểm khám lâm sàng. Hiếm khi, không có lịch sử, hoặc tối đa là ghi chú ngắn về các triệu chứng cấp tính. Thông tin liên quan đến khám lâm sàng có thể được tìm hiểu từ việc quan sát về lời nói, cử chỉ, thói quen, cách đi và cách vận động của các đặc điểm và chiều cao cơ thể. Tương tác với người thân và nhân viên thường tiết lộ nhiều thông tin. Các thay đổi về sắc tố như tím tái, vàng da và tái nhợt có thể được ghi nhận. Mồ hôi, tái nhợt và đỏ mặt có thể cung cấp gợi ý về tình trạng mạch máu liên quan đến tâm trạng hoặc bất thường sinh lý. Thông tin về thói quen, sở thích và mối quan hệ của bệnh nhân có thể được xác định từ hình ảnh, sách, tạp chí và đồ cá nhân ở giường bệnh.
Ngoài phòng bệnh và khoa, phòng , việc khám sức khỏe có thể diễn ra ở nhiều môi trường khác, nơi khó thiết lập sự riêng tư và yên tĩnh. Nguồn lực tốt nhất mà bác sĩ có được để chuẩn bị cho việc khám sức khỏe là thể hiện sự tôn trọng và quan tâm thực sự đến sức khỏe của bệnh. Bệnh nhân nên được đối xử lịch sự và được yêu cầu thực hiện các động tác cần thiết trong quá trình khám, một kỹ thuật rõ ràng hơn so với việc sử dụng ngôn ngữ mệnh lệnh như "Tôi muốn bạn...". Bệnh nhân nên được chuẩn bị cho những phần khám khó chịu.
Ngoài những lời giải thích và trấn an, không cần thiết phải duy trì cuộc trò chuyện liên tục với bệnh nhân trong quá trình khám. Tránh làm bệnh nhân bối rối. Hãy chắc chắn rằng vật liệu che phủ được sử dụng phù hợp và các khu vực cá nhân không bị phơi bày quá mức. Một cuộc kiểm tra kết thúc đột ngột có thể làm giảm giá trị của mối quan hệ giữa bác sĩ và bệnh nhân và có thể phá hủy nội dung điều trị của nó. Bệnh nhân có thể được lợi từ một bản tóm tắt ngắn gọn về những phát hiện có liên quan và có thể yêu cầu được trấn an về những gì đã và chưa được tìm thấy.
Các dữ liệu
Công cụ hữu ích nhất để thực hiện tối ưu việc khám sức khỏe là một trí óc ham học hỏi và nhạy cảm. Điều hữu ích tiếp theo là nắm vững các kỹ thuật nhìn, sờ, gõ và nghe. Ít quan trọng hơn là các công cụ cần thiết cho kỳ thi (Bảng 4.1) cần thiết cho quá trình khám. (Bảng 4.1)

Vì môi trường ảnh hưởng đến chất lượng khám lâm sàng, nên hãy khôn ngoan để tạo ra sự yên tĩnh và sự riêng tư, làm tối phòng khám trong quá trình khám và đảm bảo sự thoải mái cho bệnh nhân và bác sĩ khám.
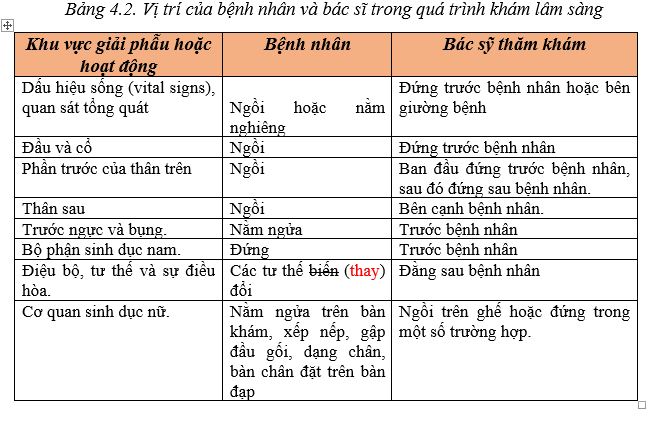
Quá trình khám lâm sàng nên diễn ra theo một trình tự gọn gàng với ít sự thay đổi vị trí yêu cầu từ bệnh nhân (Bảng 4.2). Tuy nhiên, bác sĩ phải có khả năng xác định tính tổng quát của các hệ thống cơ quan khác nhau từ các cuộc kiểm tra xung quanh. Ví dụ, từ việc kiểm tra đầu và cổ, bác sĩ phải xác định các thành phần mạch máu, thần kinh, bạch huyết, xương và da và phải liên hệ chúng với các phần bổ sung của chúng ở các vùng cơ thể khác. Ngược lại, sẽ rất tẻ nhạt nếu kiểm tra toàn bộ hệ thống mạch máu, sau đó là kiểm tra toàn bộ hệ thống thần kinh và lần lượt từng hệ thống cơ quan khác. Khi kiểm tra một vùng giải phẫu, người quan sát phải cảnh giác với sự xuất hiện của bất kỳ sự bất thường nào và đặt câu hỏi tại thời điểm đó về các khía cạnh hình thái của sự bất thường và ý nghĩa lâm sàng của nó.
Quá trình khám lâm sàng có thể có nhiều hình thức khác nhau tùy thuộc vào hoàn cảnh. Thông thường, bác sĩ đánh giá các vùng cơ thể một cách tổng quát, tìm kiếm các bất thường. Các gợi ý rút ra từ lịch sử báo hiệu nhu cầu kiểm tra chính xác và chi tiết hơn về một hệ thống nhất định. Khám sức khỏe kỹ lưỡng thường bao gồm trình tự được trình bày trong Bảng 4.3.
Bảng 4.3 Các bước của cuộc khám lâm sàng
|
1. Sự thoải mái của bệnh nhân Hãy đảm bảo rằng bệnh nhân đang trong tư thế thư giãn, được mặc áo hoặc che phủ đúng cách. 2.Môi trường lý tưởng Bề mặt kiểm tra ( Bàn khám )nên ở độ cao phù hợp cho người khám. Nguồn sáng và rèm cửa nên được sắp xếp tối ưu. Các thiết bị như truyền hình, đài radio và các yếu tố gây phiền nhiễu khác nên được loại bỏ. 3.Chỉ số sống còn và kiểm tra tổng quan Đánh giá nhịp cổ tay để xác định tốc độ và nhịp tim. Đo huyết áp cánh tay. Kiểm tra móng tay, da và tóc. Lưu ý diện mạo tổng quát, tình trạng cơ thể, phân bố tóc, khối lượng cơ bắp, sự điều động chuyển động, mùi hôi và kiểu thở. 4.Đầu a. Mắt: Kiểm tra kết mạc, củng mạc, giác mạc và mống mắt của mỗi mắt. Kiểm tra đồng tử để phát hiện bất thường, khả năng phục hồi và phản ứng. Đánh giá trường thị giác và thị lực (dây thần kinh sọ II). Đánh giá vận động ngoài nhãn cầu (dây thần kinh sọ não III, IV, VI). Kiểm tra phản xạ giác mạc (dây thần kinh V). b.Tai: Khám phá tai ngoài và mô quanh tai, kiểm tra sự sắc âm thanh, thực hiện các thao tác Weber và Rinne (thần kinh sọ VIII). c. Soi đáy mắt: Bây giờ có thể sử dụng kính soi đáy mắt sau khi làm tối phòng để kiểm tra bên trong mắt qua lỗ đồng tử. Cần nhấn mạnh đặc biệt vào võng mạc, đĩa thị giác, mạch máu và hoàng điểm. Phải chú ý đến các môi trường, thấu kính và giác mạc. Vẫn giữ phòng tối, gắn đầu ống tai vào và quan sát các lỗ tai và màng nhĩ. d. Mũi: Nối mỏ vịt mũi với ống soi tai và kiểm tra các lỗ mũi, lưu ý tình trạng niêm mạc, vách ngăn và các cuốn mũi. e. Miệng: Kiểm tra viền môi, niêm mạc miệng, lưỡi. Xác định các nhú ống dẫn nước bọt. Đánh giá răng sâu, sửa chữa, tình trạng chắc chắn của răng. Xem hầu họng. Đánh giá chức năng các dây thần kinh sọ IX, X, XII. Nếu phù hợp, đánh giá các nhánh cảm giác của dây thần kinh sọ V, VII. f. Khuôn mặt: Đánh giá sự đối xứng, nụ cười, cau mày và chuyển động của hàm sẽ cung cấp thông tin về các bộ phận vận động của dây thần kinh sọ V và VII. 5. Cổ: Kiểm tra vùng cổ bằng cách co bóp cảm giác, tập trung vào tuyến bọt nước, các vết thương bạch huyết và tuyến giáp. Tìm hiểu sự lệch hướng khí quản. Xác định các động mạch cổ và nghe râm ran. Chú ý đến sự phình to của tĩnh mạch cổ. Kiểm tra lại tuyến giáp từ phía sau bệnh nhân. Một số đoạn trong đánh giá khu vực này toàn tĩnh mạch cổ, có thể xem lại khi bệnh nhân nằm nghỉ. Kiểm tra sức mạnh của cơ ức đòn chũm và cơ thang (Thần kinh sọ XI và XII). 6. Thân trước: Khi bệnh nhân ngồi, kiểm tra các hạch vùng thượng vị và hạch nách. Khám vú. Xác định chỉ số PMI và khám tim, để bệnh nhân nghiêng người về phía trước nếu cần. 7. Thân sau: Quan sát độ cong của cột sống hoặc biến dạng lồng ngực. Đánh giá cột sống và các khu vực cột sống. Nghe các trường phổi phía sau và bên. 8.Hoàn thành phần khám "ngồi": Đánh giá sức mạnh vận động gần và xa, phản xạ gân sâu, xung và cảm giác xa. 9. Với bệnh nhân nằm ngửa Ngực: Kiểm tra vú; kiểm tra lại tim, chuyển bệnh nhân sang tư thế nằm nghiêng bên trái nếu cần. Nghe âm thanh trước phổi Bụng: Sau khi quan sát, nghe tim, nghe nhu động ruột và tiếng thổi. Tiếp theo kiểm tra, gõ và sờ bụng, chú ý đặc biệt đến gan hoặc lách to. Phần gần chi dưới: Kiểm tra các vùng bẹn, đùi và khoeo để tìm hạch và xung huyết. Đánh giá phạm vi chuyển động của hông, đầu gối và mắt cá chân. 10. Với bệnh nhân đứng: Kiểm tra cơ quan sinh dục ngoài của nam giới. Đối với cả nam và nữ, đánh giá tư thế đứng và đi lại. 11. Khám vùng chậu và hậu môn Ở phụ nữ, khám vùng chậu nên được thực hiện trên bàn khám có bàn đạp. Kiểm tra hậu môn và xét nghiệm máu tạp trùng nên được thực hiện đồng thời. Ở nam giới, khám hậu môn được thực hiện tốt nhất khi bệnh nhân ở tư thế cúi về phía trước. |
Việc khám lâm sàng có ý nghĩa quan trọng là một quy trình linh hoạt và nên thay đổi tùy theo nhu cầu của bệnh nhân. Khám định kỳ để đánh giá sức khỏe cần phải toàn diện, cũng như hầu hết các lần khám khi nhập viện. Ngược lại, sẽ không hiệu quả về mặt chi phí nếu tiến hành khám sức khỏe toàn diện ở hầu hết các bệnh nhân có triệu chứng nhiễm trùng đường hô hấp trên hoặc nhiễm trùng đường tiết niệu.
Kiểm tra cận lâm sàng là một phần quan trọng của chuỗi liên tục kéo dài từ bệnh sử của bệnh hiện tại đến kết quả điều trị. Nếu tiền sử và kiểm tra cận lâm sàng được kết nối một cách đúng đắn thông qua khả năng lập luận của bác sĩ, các xét nghiệm xét nghiệm thường sẽ xác nhận kết quả. Tuy nhiên, kiểm tra cận lâm sàng có thể là mắt xích yếu trong chuỗi này nếu nó được thực hiện một cách vụng về và nông cạn. Hiểu biết về cơ chế bất thường về bệnh lý của cơ thể là cần thiết để chẩn đoán và quản lý đúng. Ví dụ, việc không phân biệt và biết nguồn gốc của âm thanh động mạch cổ và âm thanh truyền từ van có thể có ý nghĩa quan trọng.
Khi kiến thức về bệnh tật thay đổi, các kỹ thuật kiểm tra cận lâm sàng cũng được bổ sung. Bác sĩ thông minh liên tục xem xét và bổ sung vào danh mục kỹ thuật kiểm tra cận lâm sàng.
Đánh giá kiểm tra cận lâm sàng dựa trên độ nhạy và độ đặc hiệu là khó khăn. Việc diễn giải các phát hiện cận lâm sàng cô lập thường bị ảnh hưởng bởi sự hiện diện hoặc vắng mặt của thông tin bệnh sử và các phát hiện cận lâm sàng kèm theo. Ví dụ, đánh giá xem có sự cong vùng ngón tay hay không có sự biến thiên lớn giữa các quan sát viên và đã được chứng minh là bị ảnh hưởng bởi diện mạo lâm sàng của bệnh nhân.
Một số nghiên cứu đã cố gắng xem xét tính hợp lệ của kiểm tra cận lâm sàng như một công cụ chẩn đoán. Khái niệm về biến thiên giữa các quan sát viên và trong cùng một quan sát viên đã được giới thiệu khi xem xét các phát hiện cô lập cụ thể. Ví dụ, đánh giá sự có hay không có tiếng rít khá có khả năng được đồng ý bởi nhiều quan sát viên và trên các cuộc kiểm tra lặp lại bởi một quan sát viên mù, hơn là mức độ cường độ tiếng thở. Sự có hoặc không có chứng hội chứng mất chức năng gan ở bệnh nhân đã biết được cho thấy khó xác định chỉ bằng các kỹ thuật kiểm tra cận lâm sàng một mình. Tuy nhiên, việc đo thời gian thở bắt buộc bằng cách nghe phế âm ở giường bệnh đã được chứng minh có sự biến thiên nhỏ giữa các quan sát viên đã được đào tạo và có giá trị lâm sàng trong việc theo dõi mức độ tắc nghẽn đường thở.
Do sự biến thiên lớn trong quan sát nhiều dấu hiệu cận lâm sàng, có thể đưa ra các khuyến nghị sau khi báo cáo và diễn giải các phát hiện cận lâm sàng.
1. Nên tập trung vào các biến số hai trạng thái (ví dụ: có hay không có tiếng rít) hơn là các biến số được đánh giá theo mức độ (ví dụ: cường độ âm thanh thở).
2. Một số dấu hiệu cận lâm sàng (ví dụ: bàn tay cong) đại diện cho một sự liên tục từ bình thường rõ rệt đến bất thường rõ rệt. Nên tập trung vào những phát hiện mô tả các trường hợp cực đoan hơn là các trường hợp "ranh giới".
3. Việc nhận ra những phát hiện cận lâm sàng có mức độ biến thiên giữa các quan sát viên cao là quan trọng. Một số ví dụ tốt bao gồm phát hiện lượng chất thể trung bình hoặc nhỏ của chứng mất chức năng gan và phát hiện chuyển động của cơ hoành bằng cách gõ. Những phát hiện này nên được giảm sự tập trung để ưu tiên những phát hiện có khả năng tái tạo tốt hơn.
4. Sử dụng "đối xứng" của cơ thể có lợi. Sự khác biệt về âm thanh thở giữa khu vực tương tự của phổi phải và phổi trái quan trọng hơn việc giảm tổng quát âm thanh thở.
Nếu nhớ những điểm này, kiểm tra cận lâm sàng sẽ đóng vai trò đúng đắn trong việc chăm sóc bệnh nhân. Đó là một phần bổ trợ cho lịch sử triệu chứng đầy đủ và là cách để bác sĩ tương tác vật lý với bệnh nhân.
Nội dung bài viết được lấy từ website //www.ncbi.nlm.nih.gov/
Tên bài viết: Clinical Methods: The History, Physical, and Laboratory Examinations. 3rd edition.
Link truy cập:
Dịch giả: Chat GPT
Các tin khác
- Gần 15% dân số mắc 10 loại rối loạn tâm thần thường gặp ( 09:07 - 18/12/2023 )
- Một Hồ sơ y tế điện tử được tăng cường bởi Trí tuệ Nhân tạo (AI) có thể tăng cường năng suất chăm sóc sức khỏe ban đầu ( 13:52 - 08/08/2023 )
- ChatGPT Bot Flunks Gastroenterology Exam ( 13:25 - 31/05/2023 )
- Phát hiện người thứ 2 trên thế giới có gien kháng được bệnh Alzheimer ( 09:54 - 24/05/2023 )
- Polypharmacy killed my son. He’s not alone ( 14:57 - 23/05/2023 )
- Kiểm tra sàng lọc giới hạn PSA ở nam giới có triệu chứng ( 10:34 - 22/05/2023 )
- Vitamin D and Type 2 Diabetes: New Insights ( 10:49 - 18/05/2023 )
- Virtual Reality in Autistic Spectrum Disorder: From Second Life to Real Life ( 13:28 - 17/05/2023 )
- Y đức và pháp luật khi tách cặp song sinh dính liền để cứu lấy một ( 13:42 - 16/05/2023 )
- Florence Nightingale và Ngày Quốc tế Điều dưỡng ( 15:50 - 11/05/2023 )