Liên hệ tuyển sinh
Dị hình giới tính ở COVID-19: Ý nghĩa tiềm năng về lâm sàng và sức khỏe cộng đồng
Lược dịch: BS. Nguyễn Thị Kiều Trinh*
*Đại Học Phan Châu Trinh
Nguồn: Sexual dimorphism in COVID-19: potential clinical and public health implications
Lancet Diabetes Endocrinol
January 31, 2022
Bằng chứng hiện tại cho thấy mức độ nghiêm trọng và tỷ lệ tử vong của COVID-19 ở nam giới cao hơn so với phụ nữ, trong khi phụ nữ có thể có nguy cơ tái nhiễm COVID-19 cao hơn và dễ phát triển COVID kéo dài. Sự khác biệt giới tính đã được quan sát thấy trong các bệnh truyền nhiễm khác và trong phản ứng với vắc-xin. Các xu hướng biểu hiện đặc trưng về giới của protein làm trung gian cho sự liên kết và xâm nhập của virus, cùng với các phản ứng miễn dịch và nội tiết khác nhau, đặc biệt là trục dưới đồi - tuyến yên - thượng thận, trong đáp ứng với căng thẳng cấp tính có thể giải thích mức độ trầm trọng hơn của COVID-19 ở nam giới. Trong bài này, chúng tôi thảo luận về cách hormone giới tính, bệnh đi kèm và nhiễm sắc thể bổ sung giới tính ảnh hưởng đến các cơ chế này trong bối cảnh COVID-19. Do vai trò của nó trong sự trầm trọng và tiến triển của nhiễm SARS-CoV-2, chúng tôi cho rằng dị hình giới tính có ý nghĩa tiềm năng đối với điều trị bệnh, các kế hoạch sức khỏe cộng đồng và theo dõi bệnh nhân có khuynh hướng tiến triển COVID kéo dài. Chúng tôi cho rằng sự khác biệt giới tính có thể được xem xét cho giám sát và điều trị bệnh nhân COVID-19 ở đại dịch tương lai để giúp đạt được sự phân tầng bệnh tốt hơn và cải thiện kết quả.
Giới thiệu
Sự tiến hóa đã dẫn đến khác biệt lớn trong các chức năng nội tiết, trao đổi chất và miễn dịch giữa nam và nữ, được phản ánh trong sự khác biệt đặc trưng giới tính như tính nhạy cảm và kết quả bệnh. Các yếu tố chịu trách nhiệm cho sự khác biệt đặc trưng giới tính bao gồm hormone giới tính, lối sống phụ thuộc vào giới và các khía cạnh môi trường, chẳng hạn như hút thuốc, chế độ ăn uống và rượu . Ngoài ra, sự bổ sung nhiễm sắc thể giới tính, dẫn đến các biến đổi đặc trưng về giới, đặc trưng về tuổi và đặc trưng về mô trong phiên mã gen, góp phần vào những khác biệt này.
Nam giới mắc bệnh đi kèm như tiểu đường, tăng huyết áp và ung thư có nguy cơ nhiễm SARS-CoV-2 nặng hơn so với phụ nữ. Ngay cả trước khi khởi phát các triệu chứng lâm sàng hoặc chẩn đoán bệnh tiểu đường và bệnh chuyển hóa, có sự khác biệt phụ thuộc hormone giới tính nội sinh nổi bật trong điều hòa trao đổi chất, bao gồm độ nhạy insulin. Sự khác biệt di truyền có liên quan đến sự không tương đồng về kiểm soát đường huyết, độ nhạy insulin , trao đổi lipid, và đồng nhất mô mỡ; các quá trình trao đổi chất này là chủ yếu, nhưng không tách biệt, được kiểm soát bởi hormone giới tính. Trong một nghiên cứu quan sát những người mắc bệnh tiểu đường nhập viện vì COVID-19, nữ giới có tỷ lệ bệnh nặng thấp hơn nhưng tỷ lệ tử vong tương tự so với nam giới. Các tác giả của nghiên cứu này kết luận rằng bệnh tiểu đường có thể làm giảm mức độ nghiêm trọng với COVID-19 ở phụ nữ hơn so với nam giới. Trong một nghiên cứu đoàn hệ khác về những người mắc bệnh tiểu đường, nam giới chăm sóc sức khỏe tại nhà, được xác định là một yếu tố nguy cơ dẫn đến tử vong hoặc nằm trong đơn vị hồi sức COVID-19. Bệnh tim mạch là nguyên nhân hàng đầu gây tử vong ở nam giới và phụ nữ, mặc dù các quan sát dịch tễ học chỉ ra rằng phụ nữ có nguy cơ mắc các biến chứng tim mạch thấp hơn nam giới cùng độ tuổi và biểu hiện của bệnh ở phụ nữ thường muộn, vì nguy cơ tim mạch ở phụ nữ chủ yếu là tăng sau thời kỳ mãn kinh. Vì vậy, estrogen được cho là có tác dụng bảo vệ hệ thống tim mạch.
Sự khác biệt về giới trong đáp ứng với căng thẳng và quá trình viêm cũng có thể là một phần của dị hình giới tính ở COVID-19. Khái niệm này được ủng hộ bởi thực tế là một số bệnh tự miễn, như bệnh Grave, lupus ban đỏ hệ thống và viêm khớp dạng thấp, cho thấy phụ nữ có ưu thế rõ ràng. Mặc dù cơ sở tế bào và phân tử cho tỷ lệ gia tăng đặc trưng về giới của một số bệnh vẫn chưa được biết, các cơ chế di truyền đã được thảo luận trong y văn. Ví dụ, biểu hiện của các gen liên quan đến miễn dịch bẩm sinh cụ thể (ví dụ: TLR4, TLR7, TLR8) có liên quan đến nhiễm sắc thể X và đặc điểm biểu hiện cytokine khác nhau giữa các giới. Hơn nữa, gen mã hóa enzyme chuyển đổi angiotensin 2 (ACE2), thụ thể vật chủ liên kết các loại coronavirus như SARS- CoV-2 nằm ở các vị trí cụ thể của nhiễm sắc thể X thường thoát khỏi sự bất hoạt của một nhiễm sắc thể X trong tế bào XX của động vật có vú. Cơ chế bất hoạt này tránh biểu hiện gen dư thừa trong tế bào nữ tới 90%; Do đó các tế bào XX biểu hiện quá mức các gen như ACE2. Con đực thường bị ảnh hưởng nhiều hơn bởi các biến thể gây bệnh liên quan đến X, điều này cũng có thể góp phần làm tăng mức độ nghiêm trọng của COVID-19 ở nam giới.
Hơn nữa, tính nhạy cảm với virus khác nhau giữa nam và nữ. Do đó, ngay cả trong các bệnh nhiễm trùng lưu hành trước đây, bao gồm SARS-CoV (2002) và MERS-CoV, nam giới bị ảnh hưởng nghiêm trọng hơn phụ nữ. Nói chung, nam giới mắc hội chứng hô hấp cấp tính nặng có tỷ lệ tử vong cao hơn đáng kể so với phụ nữ. Với mối liên hệ chặt chẽ giữa cơ chế sinh lý bệnh của COVID-19 và sự điều hòa nội tiết, trao đổi chất và miễn dịch, chúng tôi lập luận rằng các khía cạnh khác nhau của dị hình giới tính nên được xem xét kỹ lưỡng hơn trong giám sát và điều trị bệnh nhân mắc COVID-19. Trong bài này, chúng tôi trình bày kiến thức hiện có về dị hình giới tính trong COVID-19 và suy đoán về ý nghĩa lâm sàng và sức khỏe cộng đồng của nó.
Khác biệt giới tính trong COVID-19
Phụ nữ ít bị ảnh hưởng bởi kháng insulin , có ít yếu tố nguy cơ tim mạch hơn và có cấu hình biểu hiện protein, microbiome, lipidome và microRNA thuận lợi hơn nam giới. Điều đó cho thấy kháng insulin và bệnh chuyển hóa rối loạn glucose là những yếu tố nguy cơ chính gây ra tình trạng COVID-19 trầm trọng, phụ nữ có thể có sự trao đổi chất thuận lợi hơn, do đó ngăn ngừa sự tiến triển của bệnh (hình 1).
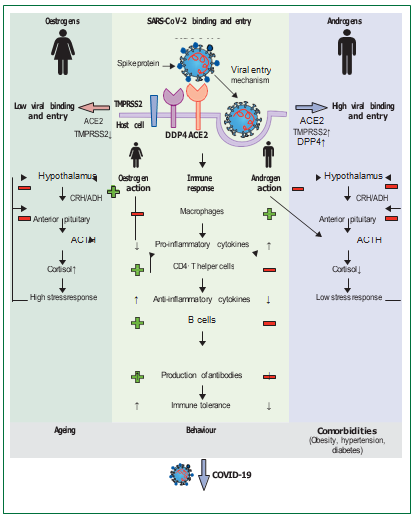
Hình 1. Cơ sở hệ thống và phân tử cho dị hình giới tính ở COVID-19
SARS-CoV-2 sử dụng protein gai của nó (S) để gắn vào tế bào chủ, kích hoạt sự hợp nhất giữa virus và màng lipid (exocytosis). ACE2, TMPRSS2 và DPP4 là những chất trung gian quan trọng của quá trình này và cho thấy các khuynh hướng biểu hiện đặc trưng giới tính và mô. Biểu hiện cao hơn của TMPRSS2 và DDP4 ở nam giới có liên quan đến tăng sự liên kết và xâm nhập của virus, dẫn đến tải lượng virus cao hơn so với phụ nữ. Estrogen và androgen điều chỉnh phản ứng miễn dịch tiếp theo. Phụ nữ thể hiện một phản ứng miễn dịch mạnh mẽ hơn, được đặc trưng bởi các yếu tố khác như việc giải phóng cytokine chống viêm (ví dụ, IL-6, IL-1β, TNFα). Mặt khác, ở nam giới, các cytokine gây viêm (ví dụ: IL-4, IL-10) chiếm ưu thế. Sự khác biệt liên quan đến giới tính trong phản ứng với stress tiếp tục góp phần vào khuynh hướng của nam giới đến trạng thái viêm. Sự gia tăng tổng thể hoạt động cơ bản của trục hạ đồi - tuyến yên - thượng thận ở phụ nữ, được trung gian bởi estrogen, dẫn đến tăng nồng độ cortisol so với nam giới. Giảm nồng độ cortisol chống viêm làm tăng tình trạng viêm ở nam giới, có thể gây ra các tiến trình COVID-19 nghiêm trọng hơn ở nam giới so với phụ nữ. Các yếu tố khác, chẳng hạn như tuổi tác, hút thuốc, tiêu thụ rượu và sự hiện diện của bệnh đi kèm tiếp tục góp phần làm tăng nguy cơ mắc bệnh nghiêm trọng và tỷ lệ tử vong cao hơn ở nam giới. Ký hiệu ‘+’ đánh dấu sự hoạt hóa và biểu tượng ‘-’ đánh dấu sự ức chế.
ACE2=angiotensin-converting enzyme 2.
ACTH=adrenocorticotropic hormone
ADH=antidiuretic hormone
CRH=corticotropin-releasing hormone
DPP4=dipeptidyl peptidase-4
TMPRSS2=transmembrane protease serine subtype 2
Khuynh hướng viêm cao hơn ở nam giới
Nhiễm trùng với một loạt các mầm bệnh có liên quan đến các phản ứng miễn dịch khác nhau và kết quả bệnh tùy thuộc vào giới tính. Đàn ông có nhiều khả năng có phản ứng miễn dịch ít mạnh hơn và do đó tính nhạy cảm cao hơn hoặc dễ bị nhiễm trùng. Béo phì trước đây đã được mô tả như là một yếu tố dự báo về tình trạng COVID-19 trầm trọng . Tuy nhiên, ngoài BMI, việc phân bố các chất béo tích tụ dường như cũng rất quan trọng; khoa học chứng minh rằng chất béo nội tạng tích tụ nhiều ở nam giới hơn phụ nữ, được xem là có liên quan đến tình trạng COVID-19 trầm trọng hơn. Hơn nữa, mô mỡ ở nam giới chứa nhiều đại thực bào và tế bào miễn dịch có nồng độ cytokine cao hơn và dài hơn so với nữ giới. Do đó có thể trở thành nguồn gây viêm toàn thân nhanh hơn và dữ dội hơn ở nam giới, góp phần vào sự gia tăng có hại của cytokine (cơn bão cytokine) được quan sát thấy trong nhiễm SARS-CoV-2 trầm trọng. Có thể hiểu rằng phản ứng cytokine nhanh chóng này, được trung gian bởi mô mỡ trong số các yếu tố khác , thậm chí ban đầu có thể có lợi bằng cách cung cấp phản ứng miễn dịch ngay lập tức. Ở những bệnh nhân có mức độ COVID-19 vừa phải không dùng thuốc điều hòa miễn dịch, nam giới có nồng độ cytokine miễn dịch bẩm sinh cao hơn (ví dụ, IL-8, IL-18) cùng với sự cảm ứng mạnh mẽ hơn của các tế bào đơn bào phi cổ điển. Tuy nhiên, phụ nữ cho thấy sự kích hoạt tế bào T mạnh hơn nam giới trong thời gian nhiễm SARS-CoV-2. Hơn nữa, các tác động liên quan đến tuổi của hệ thống miễn dịch góp phần vào quá trình tổn thương và tình trạng nghiêm trọng của COVID-19. Thật thú vị, sự suy giảm dần khả năng miễn dịch của con người cũng cho thấy các tác động liên quan giới tính. Các ví dụ nổi bật trong trường hợp này là việc quan sát số lượng tế bào T non thường giảm theo tuổi tác ở cả nam và nữ, với sự sụt giảm rõ rệt hơn ở nam giới, trong khi sự giảm mạnh của các tế bào B chỉ được quan sát thấy ở nam giới. Ở phụ nữ, nồng độ oestradiol và progesterone cao ức chế sản xuất cytokine gây viêm bằng đại thực bào và kích thích cytokine chống viêm ở tế bào trợ giúp T CD4+. Hơn nữa, oestradiol kích thích sản xuất kháng thể của các tế bào B. Đáp ứng miễn dịch mạnh mẽ hơn làm trung gian bởi osestradiol và progesterole ở nữ giới có thể góp phần giảm nhẹ tình trạng nhiễm COVID-19 trầm trọng và giảm tỷ lệ chết ở phụ nữ hơn so với nam giới. (Hình 1).
Hoạt động DPP4 phụ thuộc vào giới tính và COVID-19
Ngoài ACE2, SARS-CoV-2 sử dụng dipeptidyl peptidase-4 (DPP4) làm đồng thụ thể khi xâm nhập vào tế bào. DPP4 có liên quan đến việc điều chỉnh đáp ứng miễn dịch và quá trình tự miễn và đã được xác định là mục tiêu dùng thuốc. Do đó, việc tiếp tục dùng thuốc ức chế DPP4 ở những người mắc bệnh tiểu đường đã được thảo luận ở những bệnh nhân nhiễm SARS-CoV-2. Mặc dù một phân tích hồi cứu cho thấy các chất ức chế DPP4 có thể cải thiện tỷ lệ tử vong ở bệnh nhân mắc COVID-19 và tiểu đường loại 2, một thử nghiệm lâm sàng ngẫu nhiên, tiến cứu, đa trung tâm, nhãn mở ở ba bệnh viện Israel không tìm thấy sự khác biệt về thời gian cải thiện lâm sàng giữa bệnh nhân mắc bệnh tiểu đường và COVID-19 nhập viện đã nhận được linagliptin và một nhóm đối chứng nhận được tiêu chuẩn chăm sóc. Thú vị thay, ở chuột, những thay đổi đáng chú ý trong hoạt động DPP4 xảy ra trong chu kỳ động dục, hoạt động thấp ở thời kỳ động dục và hoạt động cao ở thời kỳ không động dục. Tiếp xúc với estrogen làm giảm hoạt động DPP4 ở chuột cắt bỏ buồng trứng và áp dụng thực vật tố nữ dẫn đến ức chế hoạt động DPP4. Ngược lại, các chất ức chế DPP4 làm giảm androgen tự do ở bệnh nhân mắc hội chứng buồng trứng đa nang và có thể có khả năng làm giảm nguy cơ mắc bệnh tự miễn dịch và viêm. Bằng chứng gần đây cho thấy các chất ức chế DPP4 làm thay đổi một vài khía cạnh của phản ứng miễn dịch bẩm sinh. Ức chế DPP4 cũng có thể có tiềm năng điều chỉnh nồng độ cytokine miễn dịch bẩm sinh cao hơn ở nam giới, và cũng đã được mô tả trong bối cảnh COVID-19. Điều hòa hormone giới tính liên quan hoạt động DPP4 có thể là một yếu tố quan trọng khác trong việc xác định các kết quả khác nhau về mức độ nghiêm trọng và tử vong của COVID-19 giữa nam và nữ.
TMPRSS2 làm trung gian cho sự khác biệt giới tính về mức độ nghiêm trọng của COVID-19
Một khi SARS-CoV-2 kết hợp với ACE2 vật chủ, TMPRSS2(the transmembrane protease serine subtype 2) làm trung gian phân tách protein gai của SARS-CoV-2, cho phép hợp nhất với màng tế bào. Điều hòa liên quan đến tuổi của TMPRSS2 trong biểu mô phổi, đặc trưng bởi biểu hiện tăng theo tuổi tác, có thể giải thích sự bảo vệ tương đối của trẻ sơ sinh và trẻ em khỏi bệnh hô hấp nghiêm trọng. Giải trình tự RNA đơn bào của mô phổi từ 13 người đàn ông khỏe mạnh và 13 phụ nữ khỏe mạnh cho thấy không có sự khác biệt liên quan đến giới tính trong biểu hiện của ACE2, nhưng biểu hiện TMPRSS2 tăng lên đáng kể ở nam giới. Hơn nữa, tế bào dương tính kép ACE2 + TMPRSS2 + ở nam giới cao hơn gấp ba lần so với phụ nữ. Sự biểu hiện TMPRSS2 cao hơn ở tế bào nam giới có thể là do TMPRSS2, như ACE2, là mục tiêu của thụ thể androgen. Phù hợp với giả thuyết này, chất kháng androgen là enzalutamide làm giảm biểu hiện TMPRSS2 trong các tế bào phổi của con người. Hơn nữa, nó làm giảm đáng kể sự xâm nhập và nhiễm SARS-CoV-2 trong các tế bào phổi. Thật không may, điều trị bằng chất ức chế TMPRSS2 đã không rút ngắn thời gian phục hồi lâm sàng và không làm giảm tỷ lệ tử vong ở bệnh nhân nhập viện mắc COVID-19 trong thử nghiệm đa trung tâm mù đôi, ngẫu nhiên, kiểm soát giả dược. Nghiên cứu này nhấn mạnh rằng chỉ giải quyết sự xâm nhập virus có thể không đủ để cải thiện hậu quả của bệnh nhân mắc COVID-19. Do đó, các liệu pháp kết hợp giải quyết sự xâm nhập virus và tình trạng gây viêm, đặc biệt là ở nam giới, nên được xem xét.
Dị hình giới tính trong đáp ứng căng thẳng thượng thận và COVID-19
Trục hạ đồi - tuyến yên - thượng thận (HPA), chịu trách nhiệm tích hợp và quản lý các kích thích căng thẳng bên trong và bên ngoài của cơ thể, cho thấy một hoạt động thiên vị về giới tính rõ ràng, với sự khác biệt giới tính nổi bật trong phản ứng thần kinh - nội tiết, đặc biệt là căng thẳng cấp tính. Phụ nữ thường có biểu hiện tăng tiết glucocorticoid để đáp ứng với các yếu tố gây căng thẳng cấp tính khác nhau. Sự khác biệt giới tính ở người trưởng thành trong đáp ứng thần kinh - nội tiết với căng thẳng cấp tính một phần là kết quả của sự tương tác giữa trục HPA và hệ thống nội tiết kiểm soát sinh sản. Do đó, bằng cách tăng sinh dihydrotestosterone hoặc oestradiol, trục dưới đồi - tuyến yên - tuyến sinh dục điều chỉnh chức năng của trục HPA ở người lớn tùy thuộc vào giới tính. Điều trị oestradiol tăng cường hoạt động của trục HPA, nhưng estrogen nội sinh được cho là nó cũng có tác dụng ức chế. Tầm quan trọng của trục HPA, đặc biệt là tuyến thượng thận, trong bối cảnh COVID-19 được hỗ trợ bởi các nghiên cứu gần đây chứng minh rằng tuyến thượng thận là mục tiêu tiềm năng cho sự nhiễm SARS-CoV-2; tổn thương tế bào có thể có khả năng tiềm ẩn khiến bệnh nhân mắc COVID-19 bị rối loạn chức năng thượng thận.
Sự tiến hóa đã dẫn đến những khác biệt cơ bản giữa hai giới bao gồm cả các cơ quan không sinh sản. Ví dụ, sự làm mới mô tuyến thượng thận thì hoạt động mạnh và dị hình về giới tính, với chuột cái chứng tỏ tốc độ cao hơn gấp 3 lần hơn chuột đực. Thú vị thay, con cái sử dụng một khoang tế bào gốc thêm vào suốt đời, nằm trong bao tuyến thượng thận. Ở con đực, những tế bào gốc này trở nên bất hoạt khi trưởng thành. Hoạt động tế bào gốc đặc trưng giới tính ở sự phát triển tuyến thượng thận được điều khiển bởi androgen hạn chế sự tuyển thêm tế bào gốc từ sự sản sinh tế bào và bao vỏ.
Sự sản sinh hormone stress dồi dào và được tăng cường bởi tuyến thượng thận, bao gồm glucocorticoids, trong đáp ứng với nguồn stress cấp tính có thể góp phần bảo vệ mạnh hơn với tình trạng COVID-19 nặng nề và tỷ lệ chết ở phụ nữ. Trong bối cảnh này, không bất ngờ rằng glucocorticoid mạnh như dexamethasone cho thấy liệu pháp hiệu quả nhất sẵn có để giới hạn sự tiến triển nặng của COVID-19 và sự viêm. Trong một thử nghiệm nhãn mở, đối chứng ngẫu nhiên của 6425 bệnh nhân nhập viện COVID-19, điều trị với dexamethasone cho thấy tỷ lệ chết trong 28 ngày ở những bệnh nhận chỉ được thở máy xâm lấn hoặc thở oxy thấp hơn. Một thử nghiệm lâm sàng ngẫu nhiên, mù ba, hồi cứu nhỏ (84 bệnh nhân) cho thấy sự cải thiện ở methylprednisolone hơn so với dexamethasone về tình trạng lâm sàng và thời gian nhập viện ở bệnh nhân COVID-19.
Bên cạnh nồng độ glucocorticoid, chênh lệch hoạt động của cortisol giữa hai giới góp phần vào phản ứng có lợi hơn đối với tình trạng COVID-19 nặng ở nữ giới. Nghiên cứu gần đây cho thấy sự tiết cytokine và phản ứng nhanh của lympho bào dựa theo sự tiếp xúc với cortisol xảy ra ở hai giới. Do đó, sau khi tiếp xúc với cortisol, nồng độ cytokine gây gây viêm IL-6, IL-8 tăng trong những tế bào bắt nguồn từ nam giới, trong khi đó ở nữ giới, sự tiết IL-6 không thay đổi và nồng độ IL-8 giảm. Hơn nữa, cytokine kháng viêm như IL-4 và IL-10 không thay đổi ở tế bào nam giới nhưng tăng ở nữ giới. Vì vậy, những kết quả cho thấy rằng cortisol có thể ảnh hưởng khác biệt tế bào lympho ở nam và nữ, thay đổi nồng độ cytokine từ xu hướng gây viêm ở tế bào nam giới đến sự tiết chất kháng viêm ở nữ giới. Khác biệt giới tính trong cơn bão cytokine, cũng như trong nồng độ và ảnh hưởng của glucocorticoid nội sinh có thể cung cấp một nền tảng sinh lý học đúng đắn giải thích cho lợi ích tiềm năng ở phụ nữ trong hội chứng COVID-19 nặng nề.
Ý nghĩa lâm sàng và sức khỏe công cộng của sự khác biệt giới tính trong COVID-19
Vì nam giới có nguy cơ phát triển COVID-19 nặng nề hơn, nghi vấn đặt ra liệu nam giới cao tuổi (≥50 tuổi) với bệnh đi kèm nghiêm trọng có thể đòi hỏi sự cân nhắc đặc biệt liên quan đến chiến lược dự phòng, sàng lọc, giám sát và tiêm chủng hay không. Ngược lại, phụ nữ có nguy cơ cao mắc một số tác dụng phụ liên quan đến vắc xin, đột phá vắc xin và hội chứng hậu covid (thảo luận chi tiết hơn sau). Vì vậy, một phương pháp tiếp cận đặc trưng về giới có thể đáng mong đợi trong khuyến cáo tối ưu về chiến lược dự phòng và điều trị trong bối cảnh dịch COVID-19. Tuy nhiên, chúng tôi chỉ mới bắt đầu định nghĩa dự phòng về giới và tiếp cận điều trị cho COVID-19. Cho thấy rằng chúng ta vẫn còn xa việc điều trị đặc trưng về giới trong những lĩnh vực thực hành lâm sàng khác, hiển nhiên là vẫn còn cả con đường dài cho đến khi đạt được mục tiêu của điều trị đặc trưng về giới tính hoặc ngay cả cá nhân hóa cho bệnh nhân của chúng ta.
Oestrogen và androgen: phương pháp điều trị mới cho COVID-19
Đề cập đến sự phát triển của phương pháp điều trị COVID-19 mới, vẫn có giả thuyết cho rằng tăng tín hiệu estrogen hoặc progesterone hoặc giảm tín hiệu androgen có thể có lợi cho việc cải thiện kết quả COVID-19 ở nam giới. Do đó, can thiệp dược lý điều chỉnh ảnh hưởng về sinh học của estrogen và androgen dường như là một tiếp cận hợp lý. Vì nhiều loại thuốc nhằm vào các con đường nội tiết tố đã được chứng minh và sử dụng trong lâm sàng trong nhiều năm và cả nhiều thập kỷ, một số thử nghiệm lâm sàng đã đăng ký giải quyết câu hỏi này, một vài trong số đó đã hoàn thành và chờ công bố. Trong một thử nghiệm thí điểm ngẫu nhiên có nhóm chứng ở 42 nam giới nhập viện với triệu chứng COVID-19 từ trung bình đến nặng, dùng progesterone dưới da ngoài điều trị tiêu chuẩn có liên quan đến việc nhập viện ngắn hơn và giảm nhu cầu bổ sung oxy so với điều trị tiêu chuẩn. Các tác giả của một nghiên cứu dựa trên cộng đồng từ vùng Veneto ở miền bắc Ý với 4532 bệnh nhân kết luận rằng liệu pháp giảm androgen - được sử dụng để điều trị ung thư tuyến tiền liệt - có thể làm giảm nguy cơ nhiễm SARS-CoV-2. Dữ liệu từ một nghiên cứu đoàn hệ tiến cứu gồm 77 người đàn ông nhập viện cho rằng điều trị kháng androgen có thể có tác dụng có lợi cho kết quả lâm sàng ở những bệnh nhân mắc COVID-19 nặng.
Một nghiên cứu đoàn hệ hồi cứu trên 5451 phụ nữ mắc COVID-19 cho thấy những phụ nữ được điều trị thay thế hormone (HRT) có tỷ lệ tử vong thấp hơn so với những người không được HRT. Điều này phần nào được mong đợi, vì HRT có liên quan đến lợi ích điều trị, bao gồm giảm tỷ lệ mắc bệnh tim mạch. Ngoài ra, phụ nữ sau mãn kinh có nồng độ cytokine gây viêm tăng (IL-6, IL-1) và việc sử dụng HRT liên quan đến estrogen đã cho thấy tiềm năng làm giảm nồng độ cytokine xuống mức tiền mãn kinh. Ở nam giới mắc COVID-19, nồng độ testosterone lưu thông thấp trong thời gian nằm viện có liên quan đến tăng mức độ nghiêm trọng của bệnh, viêm và tử vong trong hai nghiên cứu quan sát. Quản lý testosterone cũng có thể có lợi ở nam giới nhập viện vì COVID-19, bởi vì testosterone đã được báo cáo là giảm viêm một cách hiệu quả bằng cách tăng cytokine chống viêm (IL-10) và giảm cytokine gây viêm (IL-1β, IL-6, và TNFα).
Dehydroepiandrosterone (DHEA) và sulfate của nó (DHEAS) là tiền thân của hormone giới tính giảm theo tuổi tác và cao hơn ở nam giới. DHEA là một chất ức chế mạnh mẽ glucose-6-phosphate dehydrogenase (G6PD), có liên quan trong bối cảnh đại dịch COVID-19 kể từ khi giảm hoạt động G6PD bình thường đã được chứng minh là nhạy cảm với tế bào người đối với nhiễm coronavirus 229E. Nồng độ DHEA tăng cao thể hiện tác dụng độc hại đối với các tế bào nội mô, có thể tăng cường viêm nội mô mạch máu do SARS-CoV-2 gây ra. Những tác dụng này có liên quan đặc biệt đối với những người mắc bệnh tiểu đường, vì chúng đã làm giảm hoạt động G6PD trong máu. DHEA là một loại thuốc không kê đơn ở Mỹ và thường được nam giới sử dụng để bù đắp cho sự suy giảm androgen liên quan đến tuổi tác. Theo quan điểm của đại dịch COVID-19 đang diễn ra, sự phân bố DHEA không giới hạn như vậy có thể làm bệnh nghiêm trọng hơn ở các cá thể nam giới, mặc dù hiện tại không có dữ liệu nào có sẵn để hỗ trợ giả thuyết này. Các nghiên cứu kiểm soát giả dược được yêu cầu điều tra việc sử dụng DHEA ở nam giới cao tuổi trong bối cảnh COVID-19.
Do nồng độ estrogen cao trong thai kỳ, kết quả ở phụ nữ mang thai mắc COVID-19 đã được phân tích trong một đánh giá có hệ thống và phân tích tổng hợp dựa trên dữ liệu từ 24 bài báo bao gồm 1100 trường hợp mang thai. Các tác giả kết luận rằng bản thân việc mang thai không ảnh hưởng đáng kể đến kết quả của mẹ và trẻ sơ sinh; tuy nhiên, số lượng bệnh nhân thấp, đặc biệt là phụ nữ mang thai thường ở độ tuổi trẻ hơn mà không có bệnh đi kèm cụ thể. Ngược lại, một nghiên cứu đoàn hệ lớn của Hoa Kỳ về phụ nữ trong độ tuổi sinh sản (15-44 tuổi; 91.412 phụ nữ) cho thấy mang thai (8207 phụ nữ) có liên quan đến tăng nguy cơ nhập viện, nhập viện chăm sóc đặc biệt và yêu cầu thở máy, nhưng không có sự khác biệt về tỷ lệ tử vong được tìm thấy. Trong một nghiên cứu đoàn hệ khác từ Anh (427 phụ nữ mang thai), các bệnh đi kèm như tăng huyết áp, hen suyễn và tiểu đường được xác định là yếu tố nguy cơ chính đối với việc nhập viện của phụ nữ mang thai. Mặc dù những thay đổi sinh lý trong thai kỳ, bao gồm tình trạng nội tiết tố, có ý nghĩa đối với phản ứng miễn dịch, chức năng tim mạch và hệ hô hấp, kiến thức hiện tại về quá trình và nguy cơ mắc COVID-19 trong thai kỳ vẫn còn hạn chế.
Nhìn chung, những dữ liệu này cho thấy tình trạng hormone nên được xem xét nhiều hơn trong phân tầng bệnh COVID-19 và có thể cung cấp các phương pháp điều trị tiềm năng cho các bệnh nhân mắc COVID-19 được chọn, nhưng không có khuyến nghị khẳng định nào có thể được thực hiện ở giai đoạn này. Với mục đích này, trước tiên cần làm rõ liệu điều trị bằng hormone giới tính có hữu ích trong quá trình nhiễm COVID-19 cấp tính hay không, hoặc liệu việc sử dụng phòng ngừa chỉ có lợi cho một số quần thể nhất định có nguy cơ gia tăng hay không. Tác dụng phụ tiềm ẩn của hormone giới tính, chẳng hạn như sự xuất hiện của huyết khối, cũng nên được tính đến.
Tác động phụ thuộc vào giới tính của vắc-xin COVID-19 và sự tái nhiễm
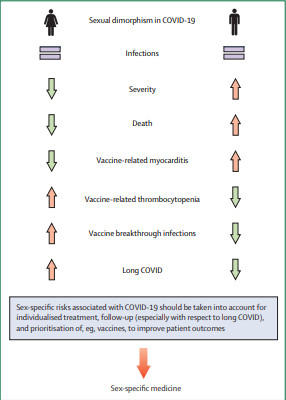
Hình 2. Dị hình giới tính ở mức độ nghiêm trọng và tử vong của COVID-19
Nam giới trải qua các tiến trình bệnh nặng hơn và nhiều ca tử vong liên quan đến COVID-19, nhưng phụ nữ dường như có nguy cơ mắc COVID kéo dài. Do đó, chúng tôi lập luận rằng giới tính nên được xem xét đối với điều trị COVID-19, theo dõi và thiết lập các biện pháp y tế công cộng.
Dữ liệu từ 2 năm qua cho thấy sự khác biệt giới tính cũng có thể có ý nghĩa đối với phản ứng với vắc-xin SARS-CoV-2 (hình 2) và tái nhiễm. Các nghiên cứu nhỏ hơn cho thấy rằng tái nhiễm COVID-19 có thể liên quan đến tăng mức độ nghiêm trọng so với nhiễm trùng ban đầu ở cả hai giới; hơn nữa, có bằng chứng cho thấy phụ nữ thường bị ảnh hưởng bởi tái nhiễm COVID-19 hơn nam giới. Tỷ lệ tái nhiễm cao hơn ở phụ nữ gây bất ngờ, vì phụ nữ cho thấy phản ứng miễn dịch mạnh hơn. Lý do cho nghịch lý rõ ràng này không rõ nhưng có thể liên quan đến việc tăng phản ứng kháng thể được tìm thấy ở những người hiến huyết tương hồi phục nam. Mô tả sự khác biệt về hành vi xã hội trong đại dịch COVID-19 cũng sẽ cho thấy sự nhạy cảm gia tăng đối với tái nhiễm ở nam giới so với phụ nữ. Bằng chứng cho thấy phụ nữ có nhiều khả năng nhận thức COVID-19 là một vấn đề sức khỏe rất nghiêm trọng và do đó có nhiều khả năng đồng ý và tuân thủ các chính sách hạn chế. Một nghiên cứu sử dụng dữ liệu điện thoại di động từ 1-2 triệu thiết bị ở Áo cho thấy sự khác biệt giới tính trong hành vi xã hội trong các giai đoạn khác nhau của đại dịch COVID-19; chẳng hạn phụ nữ tránh các trung tâm mua sắm lớn hơn trong thời gian phong tỏa, và sau khi phong tỏa, nam giới trở lại hành vi xã hội bình thường nhanh hơn phụ nữ. Quá trình không có triệu chứng hoặc triệu chứng nhẹ của nhiễm COVID-19 đầu tiên dường như làm tăng khả năng tái nhiễm so với bệnh nhân mắc bệnh có triệu chứng, có thể được giải thích bằng phản ứng miễn dịch yếu hơn sau lần nhiễm trùng đầu tiên với triệu chứng nhẹ. Tuy nhiên, tỷ lệ tái nhiễm COVID-19 liên quan đến các biến thể beta và delta SARS-CoV-2 là thấp. Dữ liệu dựa trên dân số hiện chỉ ra rằng biến thể omicron mới, lần đầu tiên được mô tả ở Nam Phi vào tháng 11 năm 2021, có liên quan đến khả năng miễn dịch đáng kể đối với nhiễm trùng trước đó, có khả năng dẫn đến sự gia tăng số lượng tái nhiễm. Vắc-xin COVID-19 là một công cụ hiệu quả để giảm nguy cơ tái nhiễm.
Phụ nữ thể hiện phản ứng miễn dịch mạnh mẽ hơn đối với vắc-xin, liên quan đến phản ứng bảo vệ kháng thể cao hơn và lâu dài hơn, nhưng báo cáo các tác dụng phụ bất lợi nhiều hơn, bao gồm sốt, đau và viêm, so với nam giới được tiêm phòng. Điều này có thể là do phụ nữ có nhiều khả năng hơn nam giới báo cáo tác dụng phụ bất lợi. Như đã thảo luận trước đó, estrogen và androgen điều chỉnh phản ứng miễn dịch khác nhau (hình 1), bao gồm các phản ứng với vắc-xin; tuy nhiên, các yếu tố khác, chẳng hạn như sự khác biệt về ngoại sinh và di truyền và nhiễm sắc thể X bổ sung, có khả năng đóng một vai trò.
Một điểm thảo luận khác là sự an toàn chung của vắc-xin COVID-19 hiện có và đặc biệt là các trường hợp giảm tiểu cầu bất thường cực kỳ hiếm gặp nên được xử lý như thế nào. Những sự kiện này, lần đầu tiên được báo cáo sau khi tiêm chủng với ChAdOx1 nCoV-19 (AstraZeneca), cũng đã được quan sát thấy sau khi dùng Ad26.COV2.S (Johnson & Johnson/Janssen) dường như xảy ra nhiều ở phụ nữ dưới 50 tuổi. Sinh lý bệnh của các sự kiện huyết khối tĩnh mạch này ảnh hưởng đến xoang não và tĩnh mạch nội tạng và phổi, và lý do tại sao chủ yếu là phụ nữ bị ảnh hưởng, phần lớn vẫn chưa rõ ràng. Dạng giảm tiểu cầu này được trung gian bởi các tự kháng thể kích hoạt tiểu cầu chống lại yếu tố tiểu cầu 4 (PF4) và có một số điểm tương đồng với giảm tiểu cầu do heparin tự miễn dịch. Trong khi Cơ quan Dược phẩm Châu Âu tiếp tục phân loại ChAdOx1 nCoV-19 (AstraZeneca) là an toàn và hiệu quả và khuyến nghị sử dụng nó mà không bị hạn chế, một số cơ quan quốc gia và khu vực ở châu Âu, cũng như ở Úc và Anh, đã hạn chế việc sử dụng vắc-xin này. Ở hầu hết các quốc gia, việc sử dụng nó được khuyến khích cho những người trên 60 tuổi. Các báo cáo trường hợp gần đây mô tả các trường hợp viêm cơ tim hiếm gặp (24 trường hợp trên một triệu) sau liều vắc-xin COVID-19 dựa trên mRNA thứ hai, xảy ra chủ yếu ở nam giới trẻ tuổi (18-29 tuổi). Hơn nữa, các trường hợp hiếm gặp của hội chứng Guillain-Barré được mô tả sau khi tiêm vaccine Ad26.COV2.S (Johnson & Johnson/Janssen), đặc biệt ở nam giói 50-64 tuổi. Mặc dù những phản ứng phụ tiềm ẩn cực kỳ hiếm gặp này, lợi ích của những vaccine này rõ ràng vượt xa nguy cơ của nó.
Mặc dù tất cả các loại vắc-xin được phê duyệt đều có hiệu quả cao, ngay cả những người được tiêm chủng đầy đủ cũng có thể bị nhiễm SARS-CoV-2 có triệu chứng hoặc không có triệu chứng. Nhiễm trùng đột phá ở hai phụ nữ đã được báo cáo trong một nhóm được tiêm chủng đầy đủ (417 cá nhân), đã nhận được liều thứ hai của vắc-xin BNT162b2 (Pfizer-BioNTech) hoặc mRNA-1273 (Moderna) ít nhất 2 tuần trước đó. Tại Hoa Kỳ, 10.262 ca nhiễm đột phá vắc-xin SARS-CoV-2 đã được báo cáo vào ngày 13 tháng 4 năm 2021, trong đó 6446 (63%) xảy ra ở phụ nữ. Những dữ liệu sơ bộ này cho thấy phụ nữ dường như có nguy cơ nhiễm trùng đột phá vắc-xin cao hơn nam giới. Với sự xuất hiện của biến thể omicron mới, có thể bỏ qua khả năng miễn dịch, việc điều chỉnh các loại vắc-xin hiện có có thể là cần thiết để ngăn ngừa số lượng nhiễm trùng đột phá ngày càng tăng. Sự khác biệt được vạch ra giữa hai giới liên quan đến tính nhạy cảm với tái nhiễm và phản ứng với vắc-xin SARS-CoV-2 bắt nguồn rất có thể là do tái miễn dịch cụ thể của chúng; do đó, chúng tôi đề nghị những khuyến nghị tương lại cho việc phân bổ và ưu tiên một vài vaccine nhất định nên đưa giới tính sinh học vào xem xét.
Khuynh hướng liên quan đến giới tính đối với COVID kéo dài
Một hiện tượng khác có khuynh hướng liên quan đến giới tính tiềm ẩn là COVID kéo dài (còn được gọi là hội chứng hậu COVID), được định nghĩa là một phức hợp của các triệu chứng dai dẳng không đặc hiệu, chẳng hạn như mệt mỏi mãn tính, yếu cơ, khó ngủ, lo lắng và trầm cảm, được quan sát thấy ở những người sau COVID-19 cấp tính và không được giải thích bằng các chẩn đoán khác. Hội chứng hậu vi rút, bao gồm hội chứng mệt mỏi mãn tính, không phải là hiếm sau một loạt các bệnh nhiễm virus với thời gian kéo dài - ví dụ, cytomegalovirus hoặc virus Epstein-Barr. Ngày càng có nhiều trường hợp COVID kéo dài đã được báo cáo trong những tháng qua, và xuất hiện ở nữ giới nhiều hơn, tương tự như hội chứng mệt mỏi mãn tính. Trong một nghiên cứu đoàn hệ của 5838 cá nhân ở Thụy Sĩ, phụ nữ báo cáo thường xuyên hơn với ít nhất một triệu chứng dai dẳng, và khả năng hồi phục giảm là triệu chứng phổ biến nhất ở cả nam và nữ. Ở phụ nữ, các yếu tố nguy cơ tim mạch, các bệnh thần kinh sẵn có và căng thẳng trong gia đình tự ghi nhận làm tăng nguy cơ COVID kéo dài. Bên cạnh giới nữ, số lượng các triệu chứng trong tuần đầu tiên, BMI, và cao tuổi đã được cho là yếu tố dự đoán COVID kéo dài. Đối với COVID kéo dài nói riêng, cũng như bất kỳ triệu chứng nào khác được ghi nhận với bác sĩ, điều quan trọng là phải cân nhắc rằng có thể có những sự khác biệt về giới tính trong cách nhận thức và báo cáo các triệu chứng. Điều này có thể ảnh hưởng đến kết quả của các nghiên cứu. Ví dụ, vụ nữ vị nhiễm virus West Nile báo cáo triệu chứng nhiều hơn so với nam giới mặc dù tải lượng vi rút tương đương ở 2 giới. Nhiều bằng chứng cho thấy nồng độ tự kháng thể cũng biểu hiện những khác biệt, đóng vai trò quan trọng trong các bệnh đa cơ quan kéo dài ở bệnh nhân COVID kéo dài. Bệnh hen suyễn sẵn có, phổ biến ở nữ nhiều hơn nam, đã được ghi nhận khiến nguy cơ tiến triển COVID kéo dài tăng lên. Nhiều yếu tố dự báo COVID kéo dài hơn nữa, như giới tính và bệnh nền, có thể giúp xác định bệnh nhân nguy cơ cao tiến triển COVID kéo dài và cho phép can thiệp sớm để giải quyết các sự cần thiết cá nhân và cải thiện kết quả.
Kết luận
Kết luận lại, có bằng chứng cho thấy dị hình giới tính ở COVID-19 có ý nghĩa tiềm năng nên cân nhắc trong điều trị COVID và theo dõi bệnh nhân có khuynh hướng tiến triển COVID kéo dài, cũng như trong việc ưu tiên tiêm vaccine. Trong khi nhiễm COVID-19 thường liên quan đến chiều hướng trầm trọng và tỷ lệ chết cao hơn ở nam, nữ giới có khuynh hướng mắc COVID kéo dài (hình 2). Mặc dù cơ chế phân tử chung không khác nhau giữa nam và nữ, sự khác biệt trong khuynh hướng biểu hiện của hàng loạt protein bề mặt chịu trách nhiệm cho sự xâm nhập và liên kết vi rút, cũng như khác biệt giới tính trong căng thẳng và đáp ứng miễn dịch, có vẻ như góp phần vào dị hình giới tính ở COVID-19. Tổng hợp lại các dữ liệu của chúng tôi về dị hình giới tính cho thấy bệnh nhân nam biểu hiện ACE2 và các dấu hiệu viêm cao ở mạch vành hơn bệnh nhân nữ mắc các bệnh tim mạch tương tự. Điều này có thể nhấn mạnh thêm một khuynh hướng cụ thể của nam giới có tính nhạy cảm cao hơn đối với COVID-19 nghiêm trọng và tử vong. Các yếu tố lối sống và hành vi, sự khác biệt của bệnh nền, yếu tố nguy cơ liên quan đến giới tính cũng góp phần vào dị hình giới tính ở COVID-19 và nên luôn luôn được xem xét. Mặc dù không có cơ chế rõ ràng nào được biết để giải thích dị hình giới tính ở COVID-19, như đã xem xét ở đây, có nhiều manh mối khả thi, một vài trong số đó đáng được khám phá thêm. Do đó, các nghiên cứu tiến cứu và cơ giới lớn hơn đã được yêu cầu cung cấp bằng chứng khoa học chắc chắc để đưa ra kết luận chính xác cho phép khuyến cáo rõ ràng cho dự phòng và quản lý bệnh nhân COVID-19 dựa trên khác biệt giới tính.
Các tin khác
- One in 10 People Who Had Omicron Got Long COVID: Study ( 20:25 - 01/06/2023 )
- Physical Medicine Academy Issues Guidance on Long COVID Neurologic Symptoms ( 09:58 - 19/05/2023 )
- SARS-CoV-2 đi qua nhau thai và lây nhiễm não của hai trẻ sơ sinh: “Đây là trường hợp đầu tiên” ( 16:55 - 10/04/2023 )
- Breakthrough' Study: Diabetes Drug Helps Prevent Long COVID ( 08:55 - 15/03/2023 )
- BCG vaccine (thuốc chủng ngừa bệnh lao) & SARS-CoV 2 (covid-19) infection ( 10:08 - 27/10/2022 )
- Đại dịch COVID-19 đã kết thúc? ( 09:11 - 22/09/2022 )
- COVID-19 Update ( 21:00 - 06/03/2022 )
- Một người có thể tái mắc Covid-19 bao nhiêu lần ?? ( 20:25 - 06/03/2022 )
- T-cells from common colds can provide protection against COVID-19 - study ( 08:25 - 11/01/2022 )
- Coronavirus Can Spread to Heart, Brain Days After Infection ( 07:56 - 30/12/2021 )







